你对保卫肠道健康的武器知多少?
其实,绝大部分胃肠道癌变在早期是可以预防和无创化治疗的,从发生学角度95%的结直肠癌是由癌前疾病逐步发展而来的。
如果改善生活习惯,如高膳食纤维饮食、减少红肉(牛肉、羊肉、猪肉等哺乳动物的肌肉组织)和加工肉类制品(腌制、熏烤、煎炸等肉类食品)的摄入以及合理的体育锻炼,避免肥胖、长期吸烟和长期大量饮酒,控制好高血压、糖尿病等基础疾病,适当补充叶酸、维生素D是可以降低癌前疾病发生率的。
其实,即使出现出现癌前疾病,只要规律进行胃肠镜筛查也是可以早诊断、早治疗的,结直肠腺瘤占癌前疾病的90%甚至更高,其在内镜下也是可以完全治愈的。
下面由我院消化内科主治医师马功力给大家重点介绍内镜医生对于不同大小和性质的结直肠腺瘤的治疗手段:
一、<4mm的非癌性病变:
治疗手段
①氩等离子体凝固治疗(APC):利用氩离子束导电,探头无需接触组织,不会产生组织粘连,电凝深度较浅(<3mm)防止薄壁器官穿孔,对微小渗血止血效果好。
②冷活检钳息肉切除术:采用活检钳钳除息肉的方法,直径3mm以下的非肿瘤病变,此法具有标本回收方便、可靠、安全等优点。在因受到心跳、呼吸运动等影响圈套操作困难的情况非常有用。
③高频电治疗:热活检法适合于小的宽基底息肉,即可取少量组织送病检,又可使残存部分脱落。有穿孔及迟发性出血风险,目前较少应用。
④微波治疗:产热量较高频电少,引起出血、穿孔的危险小,不用肢体电极,操作简单。
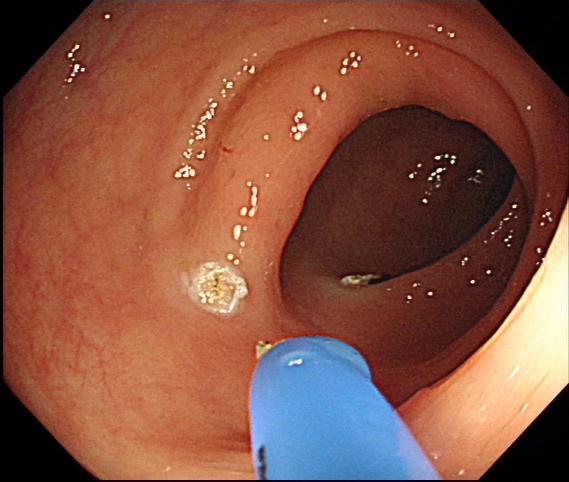
APC
二、4mm-10mm非癌性非带蒂病变:
治疗手段
冷圈套器息肉切除术:使用圈套器套住病变周边粘膜,不通电而切除息肉,具有操作简单、术后并发症少、经济等优点。
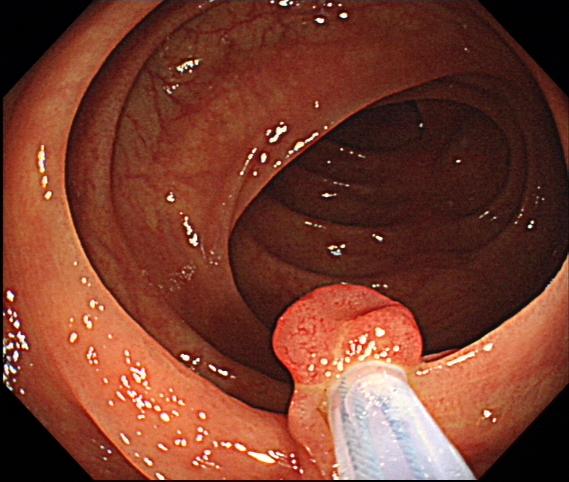
冷圈套器息肉切除术
三、≤10mm非癌性带蒂病变:
治疗手段
热圈套器息肉切除术:不行粘膜下注射圈套住正常蒂部正常粘膜后直接通电圈套切除的方法。
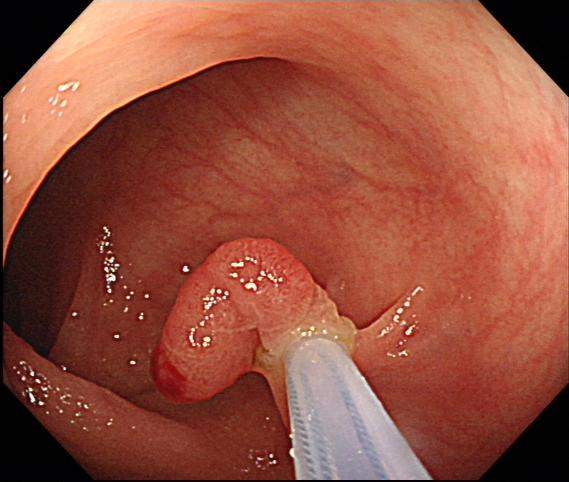
热圈套器息肉切除术
四、10-19mm 病变、体积虽小但怀疑早期癌变的病变:
治疗手段
内镜下粘膜切除术(EMR):行粘膜下注射后使病变抬起再切除的方法。因粘膜下注射病变抬举,病变更易被完整圈套,提高了完全切除率,降低出血及穿孔发生率。
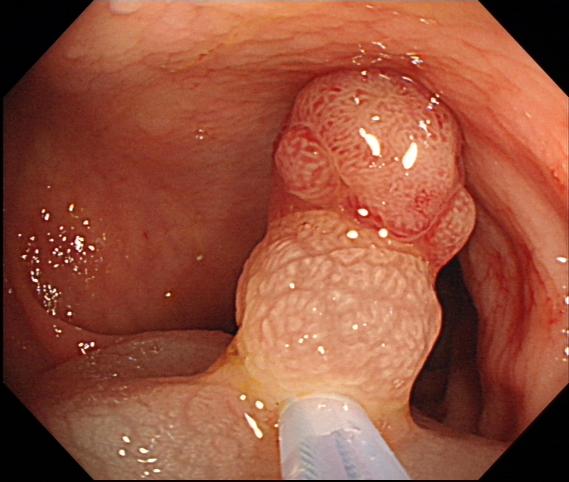
EMR
五、20-30mm的非癌性病变:
治疗手段
分片内镜下粘膜切除术(PEMR):如病变直径超过20mm,经放大内镜观察,考虑为腺瘤的病变,但传统EMR一次性整块切除有困难时可选择。但因术后病理诊断困难、局部残留/复发的风险增加,故逐渐被内镜粘膜下剥离术(ESD)所取代。
六、≥20mm的癌性病变及非癌性但其他方式处理困难的病变:
治疗手段
内镜粘膜下剥离术(ESD):在进行黏膜下注射隆起后使用特殊电刀,逐渐分离黏膜层与固有肌层之间的组织,将病变黏膜及黏膜下层完整剥离的方法。整块切除率和完全切除率更高,局部复发率更低。
结直肠 ESD与腹腔镜辅助外科手术疗效相当,而并发症风险更小,相对于常规内镜切除和 EMR,完整切除的优势非常明显。

ESD
七、特殊病变:
治疗手段
①10-20mm因粘膜下层严重纤维化隆起差的非癌性病变:
水下EMR(UEMR):使肠腔内充满生理盐水,病变在水中浮起,进而圈套通电切除病变。
②≤20mm的非癌性病变,但病变位置不佳常规EMR操作困难或粘膜下注射抬举不良:
前端刺入EMR:利用圈套器前端在病变口侧制作穿刺点作为支点后再行EMR;预切开EMR:使用ESD 治疗刀或圈套器尖端切开病变周围黏膜后,不进行黏膜下层剥离而直接进行圈套器切除
③存在严重黏膜下纤维化的小于30mm的非癌性病变或<20mm考虑有局灶癌变的病变:
混合ESD:使用ESD 治疗刀或圈套器尖端切开病变周围黏膜后,先进行黏膜下层部分剥离,再使用圈套器切除的方法。
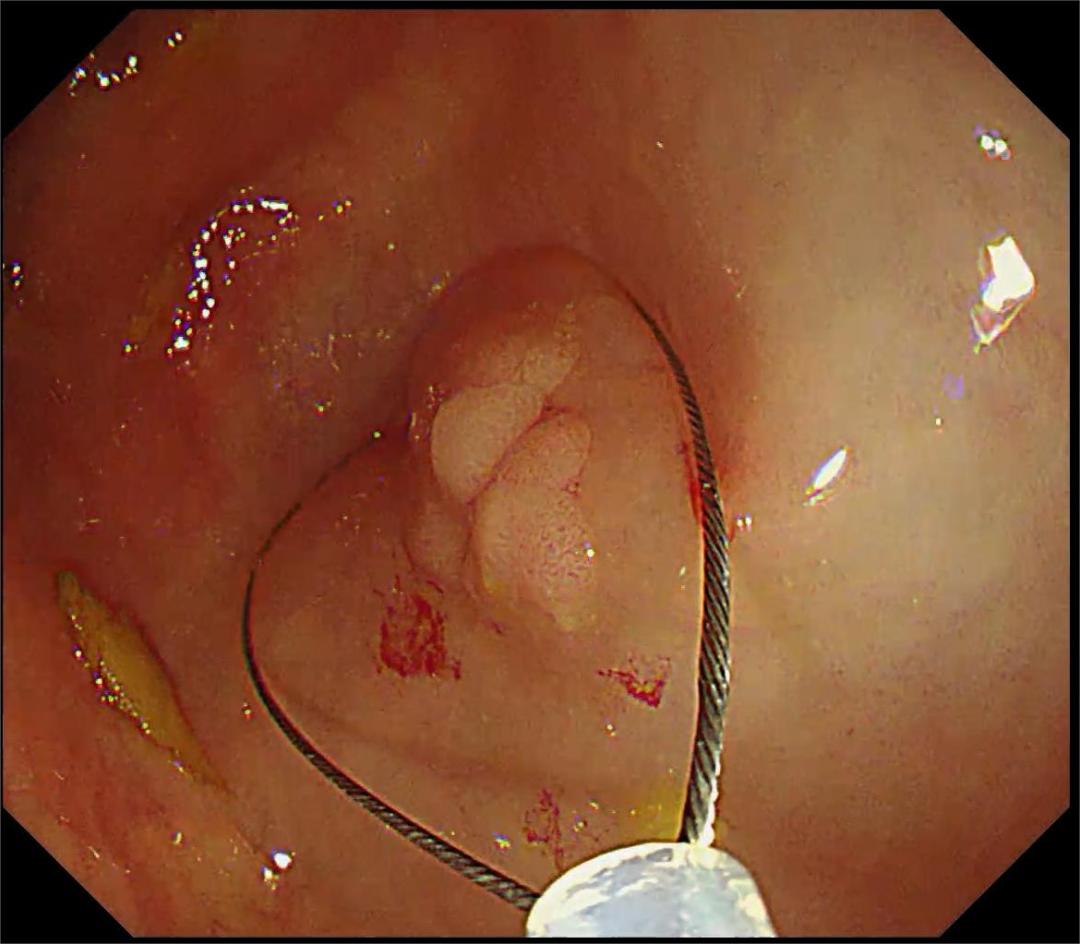
前端刺入EMR
混合ESD
随着医学及科技的进步相信还会有更多的内镜下治疗手段来维护人民的肠道健康!